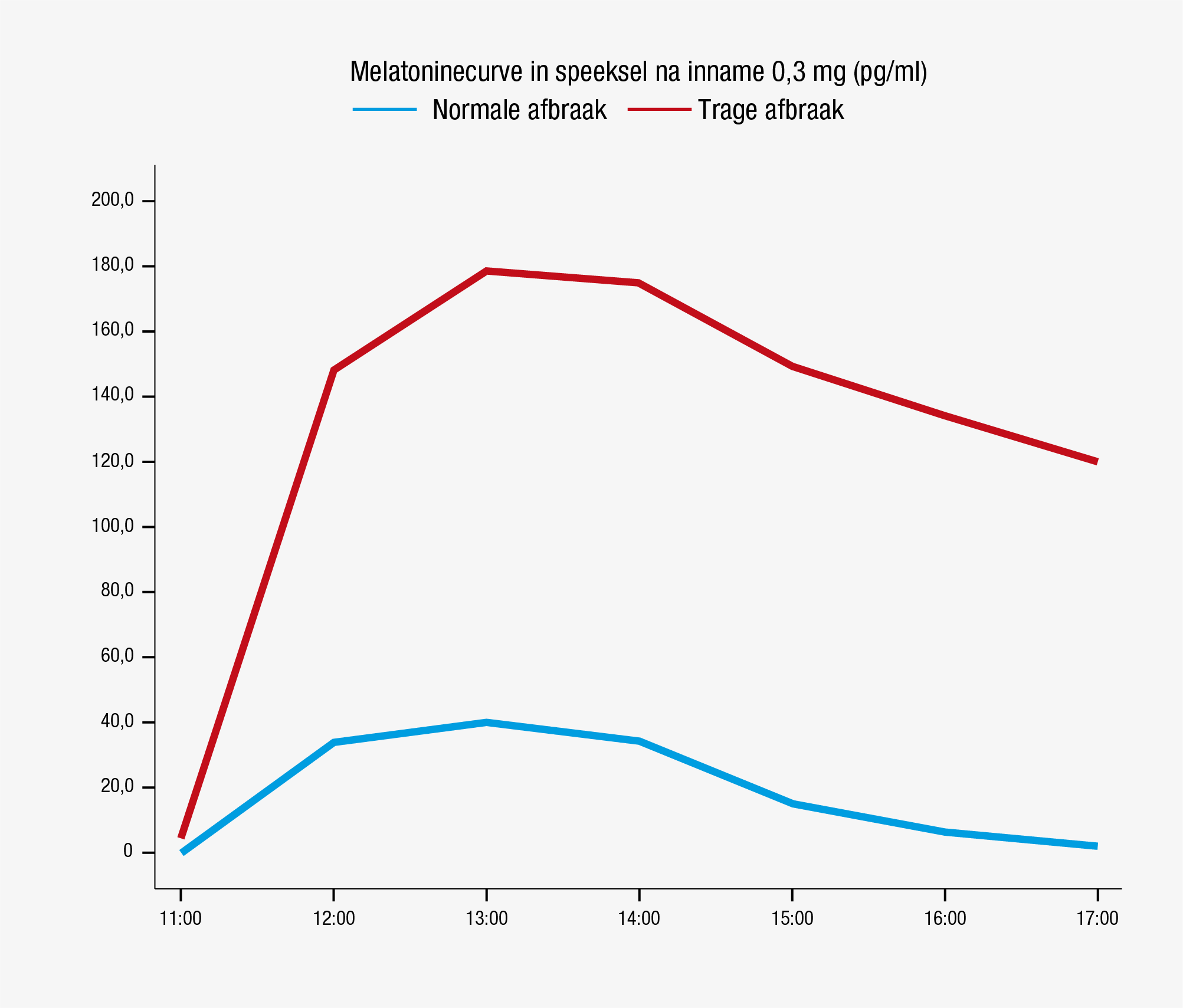
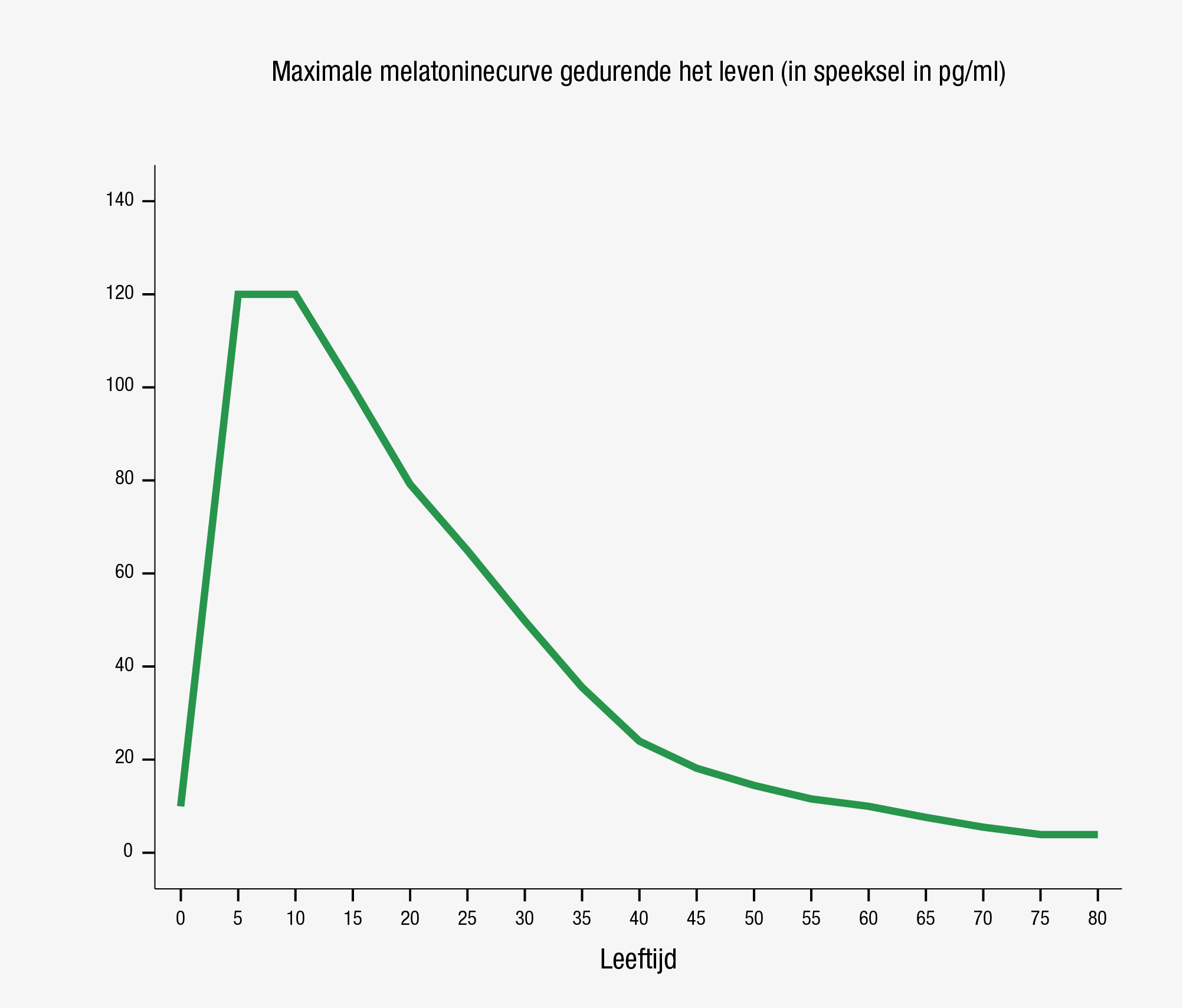
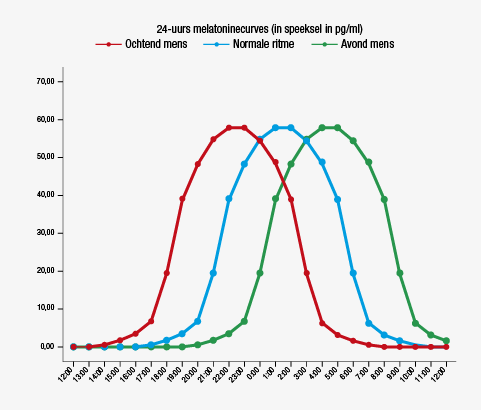
Artsen wordt het voorschrijven van melatonine volgens de NHG-standaard ‘slaapproblemen en slaapmiddelen’ (uit 2014) afgeraden omdat melatonine onvoldoende effectief zou zijn. Dit advies wordt gebaseerd op meta-analyses van resultaten van wetenschappelijk onderzoek dat niet juist is uitgevoerd of verkeerd wordt geïnterpreteerd. Inmiddels wordt gewerkt aan een herziening, maar een verandering in tunnelvisie valt niet te verwachten.
Al vele jaren baseren ‘officiële instanties’ als de zorgverzekeraars hun mening op selectief uitgezochte publicaties over de werking van melatonine bij slaapproblemen. Dat zijn publicaties die geen significante verbetering van de slaap zien. De vele publicaties die wél een significante verbetering van de slaap zien, worden stelselmatig genegeerd. Door dit ‘selectief shoppen’ in publicaties worden mensen met slaapproblemen die baat hebben bij melatonine, gedupeerd. Ook worden artsen hierdoor gestimuleerd slaapmiddelen voor te schrijven die weliswaar vergoed worden maar die helaas vervelende bijwerkingen kunnen hebben en bovendien verslavend zijn.
Bij de bewering dat melatonine niet effectief zou zijn bij slapeloosheid, wordt meestal verwezen naar de ‘Standaard slaapproblemen en slaapmiddelen’. Hierin staat: ‘Het voorschrijven van melatonine aan volwassenen met slapeloosheid wordt niet aangeraden, omdat het geen klinisch relevant effect heeft.’ Het ‘bewijs’ hiervoor komt uit een drietal publicaties uit 2005 en 2006, die meteen na verschijning onder kritiek bedolven werden. Het gaat hier om een drietal zogeheten meta-analyses van eerder gepubliceerde dubbelblindonderzoeken. Hierbij worden, simpel gezegd, de uitkomsten van deze dubbelblindonderzoeken bij elkaar opgeteld opdat ook onderzoeken met weinig deelnemers kunnen meetellen. Uit de publicaties komt dan een ‘gemiddelde’ van alle onderzoeken als eindresultaat.
Als we ons beperken tot het verkorten van de inslaapduur, dan is de gemiddelde verkorting van de inslaapduur bij Brzezinski (2005) gemiddeld 4,0 minuten (spreiding 5,4-2,5 minuten), bij Buscemi (2005) gemiddeld 11,7 minuten (18,2-5,2 minuten) en bij Buscemi (2006) gemiddeld 13,2 minuten (27,3-0,9 minuten). Dit resultaat lijkt niet groot, maar bij Buscemi (11,7 en 13,2 minuten kortere inslaaptijd) toch voldoende om te spreken van een redelijk effect. Als je echter kijkt naar de studies die ze hebben gebruikt voor deze meta-analyses, vallen enkele zaken op.
Bij Buscemi (2005) zijn van de zes studies (van totaal veertien) die het zwaarste meetellen in de analyse van het effect van melatonine op de inslaaplatentie, er vijf die eigenlijk ten onrechte in de meta-analyse zijn opgenomen, bijvoorbeeld omdat de deelnemers doorslaapproblemen hadden, geen inslaapproblemen. Logisch dat deze deelnemers de slechtste score hadden op de inslaaplatentie.
Bij Brzezinski (2005) zijn publicaties opgenomen van onderzoek met melatonine bij mensen die helemaal geen slaapprobleem hadden. Ook waren publicaties meegenomen waarbij melatonine overdag gegeven werd om het effect op in slaap vallen te meten, of moesten de deelnemers de nacht in een slaaplaboratorium doorbrengen.
Bij Brzezinski (2006) zijn onderzoeken opgenomen van mensen met diverse ziekten (dementie, depressie, schizofrenie) en mensen met een verstandelijke beperking. Resultaten hiervan zijn niet zomaar te gebruiken bij het beoordelen van de werkzaamheid van melatonine bij de ‘normale’ bevolking.
Een ander groot bezwaar is dat bij dit soort onderzoek melatonine aan alle deelnemers volgens een vast protocol werd gegeven en dat deze protocollen per onderzoek kunnen verschillen:
- de dosis varieerde van 1 tot 6 mg;
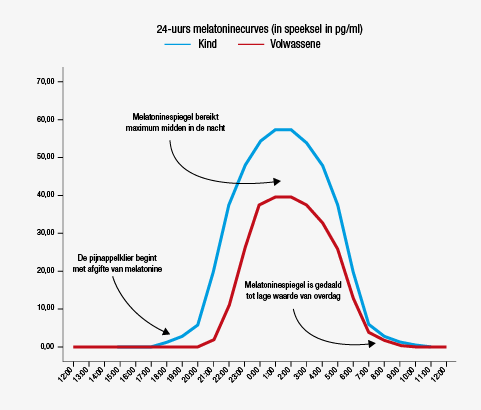
- in het ene onderzoek werd ‘gewone’ fast release melatonine gebruikt en in het andere werd slow release melatonine gegeven. Bij ‘gewone’ melatonine duurt het 30-50 minuten tot de hoeveelheid melatonine in het bloed een top bereikt, bij ‘slow release’ melatonine duurt dat 2,5 tot 3 uur;
- de tijdstippen van inname waren per onderzoek vooraf vastgesteld, maar wisselden sterk tussen de diverse publicaties die gebruikt werden (van 2 uur voor het naar bed gaan tot bij het in bed stappen);
- de duur van het melatoninegebruik vertoonde grote verschillen tussen de diverse onderzoeken die gebruikt werden (van 1 week tot 12 maanden);
- de helft van de onderzoeken volgde een zogeheten cross-overprotocol (eerst placebo, daarna melatonine of eerst melatonine en daarna placebo). Omdat de verbetering van de slaap na stoppen met melatonine nog dagenlang kan aanhouden, zal de helft van de deelnemers (die eerst melatonine en daarna placebo kregen) ook tijdens de placebobehandeling ogenschijnlijk beter slapen. Daardoor wordt het verschil in effect tussen de groep die melatonine kreeg en de groep die placebo kreeg, kleiner.
Door uitkomsten van onderzoeken die onderling zoveel van elkaar verschillen bij elkaar op te tellen, is het niet mogelijk conclusies te trekken over de werkzaamheid van melatonine. Daarbij komt dat alle deelnemers aan hetzelfde protocol werden onderworpen. De kans is dus groot dat een aantal mensen een verkeerde dosis kreeg en dat ze die dosis op een voor hen verkeerd moment moesten innemen. Het positieve effect op de slaap zal dus groter zijn dan de 11,7 en 13,2 minuten kortere inslaaptijd uit de meta-analyses als melatonine op de juiste manier gebruikt wordt.
Een groot bezwaar is verder dat bijna elk onderzoek verzuimde om bij de deelnemers de eigen melatoninespiegel te meten. Er waren dus ook deelnemers die een normale hoeveelheid melatonine aanmaakten, maar om een heel andere reden problemen hadden met in slaap vallen. Het is niet verbazingwekkend dat melatonine dan niet werkt.
Een simpel voorbeeld: als je wilt weten of een auto in vergelijking met een identieke andere auto verder rijdt, en je gooit bij beide de benzinetank vol zonder vooraf te kijken of de tank van een van beide misschien bijna leeg was, zul je inderdaad geen verschil in afgelegde rijafstand zien. Maar heb je dan wetenschappelijk bewezen dat jouw auto geen benzine nodig heeft?
Behandelen van slaapproblemen is maatwerk, waarbij aan de hand van de kenmerken van het individuele slaapprobleem en de gewenste verbetering van de slaap (tijdstippen van naar bed gaan en opstaan) een behandelplan wordt opgesteld. Gebruik van melatonine kan daar onderdeel van zijn, maar denk eerst aan slaaphygiëneadviezen.
Een recente meta-analyse (Auld 2017) concludeert: ‘Results from the meta-analyses showed the most convincing evidence for exogenous melatonin use was in reducing sleep onset latency in primary insomnia, delayed sleep phase syndrome and regulating the sleep-wake patterns in blind patients compared with placebo.’
(Resultaten van de meta-analyses toonden aan dat het meest overtuigende bewijs voor het gebruik van exogeen melatonine lag in het effect op het verkorten van de inslaaptijd bij primaire slapeloosheid, het vertraagde slaapfasesyndroom en het reguleren van de slaap-waakpatronen bij blinde patiënten in vergelijking met placebo.)
De actueelste meta-analyse (Wei 2020) van studies bij kinderen en pubers tot achttien jaar concludeert: ‘Melatonin was an effective and tolerable drug in the short-term treatment of sleep onset insomnia in children and adolescents.’
(Melatonine was een effectief en goed verdraagbaar medicijn bij de kortdurende behandeling van inslaapproblemen bij kinderen en pubers.)
Een eveneens recente meta-analyse (Baglioni 2020), van het effect van melatonine bij mensen met slaapproblemen (alle leeftijden) concludeert: ‘Results support melatonin as an effective intervention to ameliorate sleep onset latency, both measured with physiological (i.e., polysomnography or actigraphy) and self-report (i.e., sleep diaries or questionnaires) indices.’
(Resultaten van de meta-analyse ondersteunen melatonine als een effectieve behandeling om het in slaap vallen te verbeteren, zowel bij objectieve metingen (d.w.z. polysomnografie of actigrafie) als bij zelfrapportage (d.w.z. slaapdagboeken of vragenlijsten).)
Kortom, ontkennen dat melatonine effectief kan zijn bij de behandeling van slaapproblemen, is onjuist en wordt niet door feiten ondersteund. Er zijn tientallen publicaties waarin het gunstige effect van melatonine op slaap wel degelijk is aangetoond.
Bronnen:
Auld F, Maschauer EL, Morrison I, Skene DJ, Riha RL. Evidence for the efficacy of melatonin in the treatment of primary adult sleep disorders. Sleep Med Rev. 2017 Aug;34:10-22. doi: 10.1016/j.smrv.2016.06.005. Epub 2016 Jul 20.
Baglioni C, Bostanova Z, Bacaro V, Benz F, Hertenstein E, Spiegelhalder K, Rücker G, Frase L, Riemann D, Feige B. A Systematic Review and Network Meta-Analysis of Randomized Controlled Trials Evaluating the Evidence Base of Melatonin, Light Exposure, Exercise, and Complementary and Alternative Medicine for Patients with Insomnia Disorder. J Clin Med. 2020 Jun 22;9(6):1949.
Brzezinski A, Vangel MG, Wurtman RJ, Norrie G, Zhdanova I, Ben-Shushan A, Ford I. Effects of exogenous melatonin on sleep: a meta-analysis. Sleep Med Rev. 2005 Feb;9(1):41-50.
Buscemi N, Vandermeer B, Hooton N, Pandya R, Tjosvold L, Hartling L, Baker G, Klassen TP, Vohra S. The efficacy and safety of exogenous melatonin for primary sleep disorders. A meta-analysis. J Gen Intern Med. 2005 Dec;20(12):1151-8.
Buscemi N, Vandermeer B, Hooton N, Pandya R, Tjosvold L, Hartling L, Vohra S, Klassen TP, Baker G. Efficacy and safety of exogenous melatonin for secondary sleep disorders and sleep disorders accompanying sleep restriction: meta-analysis. BMJ. 2006 Feb 18;332(7538):385-93. Epub 2006 Feb 10.
Gorgels W, Knuistingh Neven A, Lucassen PLBJ, Smelt A, Damen-van Beek Z, Bouma M, Verduijn MM, Van Venrooij M. (2014) Standaard NGH slaapproblemen en slaapmiddelen.
Wei S, Smits MG, Tang X, et al. Efficacy and safety of melatonin for sleep onset insomnia in children and adolescents: a meta-analysis of randomized controlled trials. Sleep Med. 2020;68:1-8. doi:10.1016/j.sleep.2019.02.017.